特定健診の実施率の高い都道府県は慢性腎臓病(CKD)が少ない 透析導入率も減少
2023年11月16日

新潟⼤学は、特定健診の実施率が⾼い都道府県は、透析透析導⼊率が低く、40〜74歳の慢性腎臓病(CKD)の有病率も低いという調査結果を発表した。
透析導⼊率(⼈⼝あたりの透析導⼊患者数)に、都道府県によって差があり、特定健診の実施率にも都道府県で差がある。
「特定健診の実施率を⾼めることで、透析導⼊率の都道府県の差を⼩さくできる可能性があります」としている。
特定健診の実施率を⾼めると透析導⼊率の差を⼩さくできる
新潟⼤学は、特定健診の実施率が⾼い都道府県は、透析透析導⼊率が低く、40〜74歳の慢性腎臓病(CKD)の有病率も低いという調査結果を発表した。 研究グループは、透析導⼊率(⼈⼝あたりの透析導⼊患者数)に、都道府県によって差があり、特定健診の実施率にも都道府県で差があることに着⽬。 「特定健診の実施率を⾼めることで、透析導⼊率の都道府県の差を⼩さくできる可能性があります」と、研究グループでは述べている。 研究は、新潟⼤学⼤学院医⻭学総合研究科臓器連関学講座の若杉三奈⼦特任准教授、同研究科腎・膠原病内科学分野の成⽥⼀衛教授の研究グループによるもの。
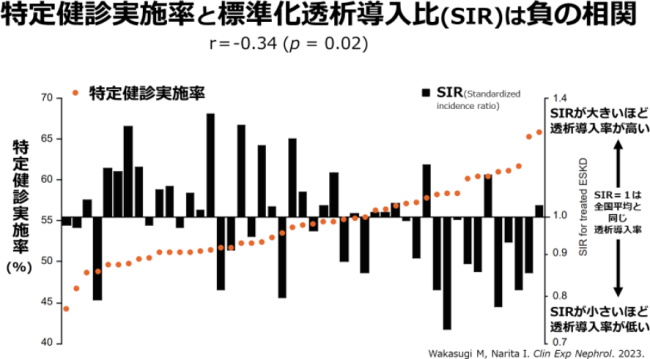
特定健診の実施率(オレンジ⾊のドット)が高い都道府県ほど、透析導⼊率は低下する傾向がみられる
出典:新潟⼤学、2023年
腎不全を防ぐために腎臓病を早期に発見
腎臓病を放置していると、腎臓の機能が徐々に低下していく。そして、最後まで進行すると腎不全になり、人工透析によって腎臓の働きを代替しなければならなくなる。 透析が必要になると、患者のQOL(生活の質)が大きく低下するだけでなく、医療費の負担も大きくなる。 人工透析にかかる医療費は、1人あたり年間に約500万円。日本で2021年末の時点で透析療法を受けている患者数は約35万人。日本全体で、透析に年間に1.6兆円を超える医療費が必要となっている。 検査を受け、腎臓病を早期に発見し、適切な予防や治療につなげれば、腎不全になるのを防ぐことができる。 腎臓病は、初期の段階では自覚症状が乏しいので、健診を定期的に受け、尿タンパク、クレアチニンやeGFRなどの検査で、腎機能がどのくらいあるのかをチェックする必要がある。特定健診の実施率と透析の導⼊率は都道府県によって差が
⽇本の透析患者数は⼈⼝100万⼈あたり2,749⼈で、台湾(3,772⼈)、韓国(2,789⼈)に次いで世界で3番⽬に多い(2020年時点)。 ⽇本の透析導⼊率は、低下傾向にはあるものの、まだ世界で6番⽬に⾼く、⼈⼝⾼齢化の影響によりさらなる透析導⼊患者数の増加が危惧されている。 一方、透析導⼊率は都道府県によって差があり、全国平均よりも⾼い所もあれば、低い所もある。特定健診の実施率にも都道府県で差がある。 2019年の特定健診の実施率は全国で55.3%だったが、低い都道府県では44.2%、⾼い所では65.9%と差がある。 透析導⼊率も都道府県により異なる。性年齢を調整した透析導⼊率(標準化透析導⼊⽐、SIR)は、0.73(全国平均よりも透析導⼊率が27%低い)から1.34(全国平均よりも透析導⼊率が34%⾼い)まで差がある。 また、40〜74歳でのCKDの有病率は全国で16%(約6⼈に1⼈がCKDに相当)だが、都道府県によって11%から20%と、もっとも低い所と⾼い所で2倍の差がある。 研究グループは今回、特定健診受診率の⾼い都道府県は透析導⼊率が低いという仮説をたて、構造⽅程式モデリングという⼿法で検証した。特定健診の実施率を⾼めると透析導⼊率を低下できる
その結果、特定健診実施率が⾼い都道府県は、透析導⼊率(SIR)が低く、両者には有意な負の相関が認められた。 また、特定健診の実施率が⾼い都道府県では、40〜74歳のCKDの有病率が有意に低く、さらに腎臓内科医の割合が有意に⾼いという結果になった。 健診の未受診は、透析治療を必要とする末期腎不全にいたるリスクを高めることは、⼤阪府寝屋川市のコホート研究でも⽰されており、今回の研究で、この関連が都道府県レベルでも認められることが示された。 「本研究から、特定健診実施率を⾼めることで、透析導⼊率の低下が期待できる可能性が⽰されました。透析治療を必要とする末期腎不全を予防するために、腎臓病の早期発⾒は重要です」と、研究グループでは述べている。 「特定健診は、腎臓病の早期発⾒を⽬的としたものではありませんが、⽣活習慣や肥満、⾼⾎圧症、糖尿病など、CKDの危険因⼦を早期に発⾒することで、CKDを含めた⽣活習慣病の予防・改善につながることが期待されます」としている。40〜74歳のCKD有病率と腎臓内科医の割合も都道府県別に計算
研究グループは今回、分⼦となる性年齢階級別透析導⼊患者数は⽇本透析医学会「わが国の慢性透析療法の現況」から、分⺟となる⼀般住⺠の男⼥別・年齢階級別⼈数はe-Stat(政府統計の総合窓⼝)から、それぞれ公表されている数字を⽤いた。 都道府県別により性年齢の分布が異なるため、間接法を⽤いて性年齢を調整し、全国の透析導⼊率を1としたSIRを求めました。都道府県別特定健診実施率は、厚⽣労働省が公表している2019年データを⽤いた。 関連する要因として、40〜74歳におけるCKD有病率と腎臓内科医の割合も都道府県別に計算した。CKD有病率は2019年のNDB Openデータを⽤いて計算した。 腎臓内科医割合は、2020年の医師・⻭科医師・薬剤師統計を⽤いて、分⼦を主たる診療科が腎臓内科の医師数、分⺟を医療施設従事医師数として都道府県別に割合を計算した。 腎臓内科医割合は全国で1.7%だったが、都道府県により0.2%から2.3%と約10倍の差があった。 なお、「本モデルでは都道府県における透析導⼊率差の14%しか説明できず、他にも理由があると考えます。今後さらに研究を進め、なぜ都道府県により透析導⼊率に差があるのかの理由を明らかにしていき、都道府県差を⼩さくし、ひいては⽇本全体の透析導⼊率低下に効果的な対策へなつげていきたいと考えています」と、研究グループでは付け加えている。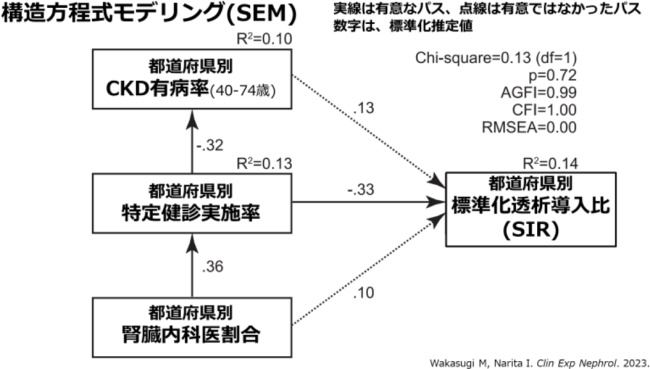
出典:新潟⼤学、2023年
新潟⼤学⼤学院医⻭学総合研究科 腎・膠原病内科学分野Higher participation rates for Specific Health Checkups are associated with a lower incidence of treated ESKD in Japan (Clinical and Experimental Nephrology 2023年10⽉9⽇)
腎疾患対策 (厚生労働省)
掲載記事・図表の無断転用を禁じます。 ©2006-2026 soshinsha. 日本医療・健康情報研究所